Skanowanie opróżniania żołądka
Zawartość
- Co to jest badanie opróżniania żołądka?
- Cel skanu opróżniania żołądka
- Czego można oczekiwać od procedury
- Skany opróżniania żołądka u dzieci
- Ryzyko
- Jak przygotować
- Alternatywy
- Czego można się spodziewać po teście
Co to jest badanie opróżniania żołądka?
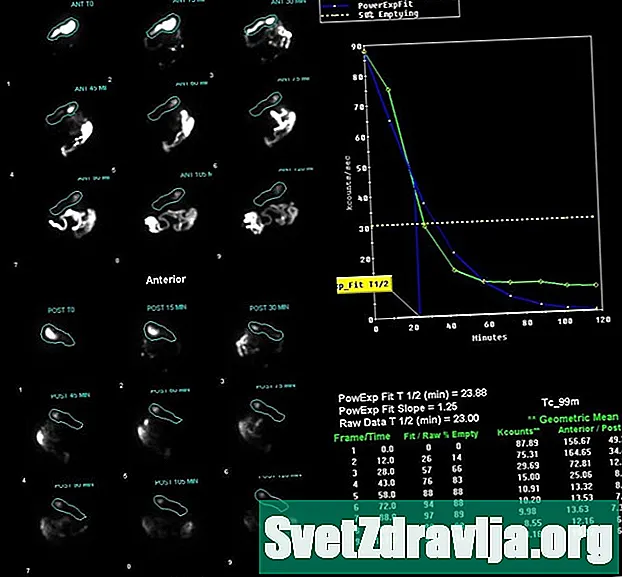
Badanie opróżniania żołądka jest również znane jako badanie lub test opróżniania żołądka. W tej procedurze używa się medycyny nuklearnej, aby ustalić, jak szybko jedzenie opuszcza żołądek. Różni się od standardowego promieniowania rentgenowskiego, ponieważ wykorzystuje niewielką ilość materiału radioaktywnego do emitowania energii fotonu. Energia jest wykrywana przez kamerę gamma, która tworzy skomputeryzowany obraz.
Cel skanu opróżniania żołądka
Skany opróżniania żołądka są często stosowane do diagnozowania gastroparezy, stanu, w którym mięśnie żołądka nie działają prawidłowo. Opóźnia to wysyłanie pokarmu do jelita cienkiego.
Lekarz może zlecić skanowanie, jeśli często wymiotuje, wzdęcia po jedzeniu lub skarży się na ból brzucha. Inne typowe objawy gastroparezy obejmują:
- utrata masy ciała
- zmiany poziomu cukru we krwi
- poważne odwodnienie
- zapalenie przełyku lub zapalenie przełyku
- niedożywienie z niewchłaniających składników odżywczych
Wiele z tych objawów może wpływać na jakość życia. Badanie opróżniania żołądka może pomóc lekarzowi zdiagnozować gastroparezę lub inne zaburzenia motoryki powodujące te objawy.
Czego można oczekiwać od procedury
Skany opróżniania żołądka są wykonywane w szpitalach przez specjalistów przeszkolonych w dziedzinie medycyny nuklearnej lub radiologii.
Przed skanowaniem zjesz coś stałego (zazwyczaj jajecznicę), coś płynnego i niewielką ilość materiału radioaktywnego bez smaku. Substancja radioaktywna pozwala aparatowi śledzić jedzenie przez proces trawienia.
Następnie będziesz leżeć na stole, a aparat będzie robić zdjęcia. W ciągu trzech do pięciu godzin aparat wykona od czterech do sześciu skanów trwających około minuty. Niektóre szpitale używają aparatu gamma, który robi zdjęcia, gdy stoisz. W obu przypadkach ważne jest, aby pozostać nieruchomym podczas skanowania.
Skany opróżniania żołądka u dzieci
Objawy gastroparezy u dzieci są podobne do obserwowanych u dorosłych. Poproś lekarza, aby podał ten test dziecku, jeśli wystąpi którykolwiek z wyżej wymienionych objawów.
Test dla starszych dzieci jest identyczny jak test dla dorosłych. Jeśli Twoje dziecko jest dzieckiem lub niemowlakiem, lekarz podaje dziecku radioaktywną żywność w mleku lub mleku modyfikowanym na egzaminie znanym jako badanie mleka lub badanie płynów. W takim przypadku możesz zostać poproszony o przyniesienie własnej mieszanki lub mleka z domu, aby upewnić się, że twoje dziecko nie ma reakcji alergicznej.
Substancja radioaktywna jest tak samo bezpieczna dla twojego dziecka, jak dla osoby dorosłej. Test zwykle trwa około trzech godzin u dzieci. Jeśli zamiast tego twoje dziecko otrzyma badanie płynów, aparat robi zdjęcia ciągłe przez około godzinę. Ważne jest, aby Twoje dziecko pozostało nieruchome podczas testu. Upewnij się, że znajdziesz sposób na utrzymanie ich w spokoju przed i podczas testu, aby wyniki mogły być płynnie dostarczone. Następujące elementy mogą pomóc zrelaksować dziecko:
- muzyka
- zabawki
- kino
- książki
- przedmioty komfortowe, takie jak koce lub poduszki
Ryzyko
Przed skanowaniem doświadczasz niewielkiej ekspozycji na promieniowanie z materiału w jedzeniu. Nie jest to uważane za niebezpieczne, chyba że karmisz piersią, jesteś w ciąży lub planujesz zajść w ciążę. Każdy w tych okolicznościach powinien powiedzieć swojemu lekarzowi przed wykonaniem skanu opróżniania żołądka.
Jak przygotować
Poza radioaktywnym posiłkiem przed skanem nie należy jeść ani pić przez cztery do sześciu godzin przed badaniem. Jeśli masz cukrzycę, weź ze sobą leki lub insulinę na wypadek, gdyby lekarz poprosił o wzięcie ich razem z testem.
Dobrym pomysłem jest zabranie ze sobą książek lub muzyki. Rodzic może chcieć zabrać ulubioną zabawkę lub smoczek dziecka.
Poinformuj technika, jeśli bierzesz jakieś leki. Następujące leki mogą wpływać na szybkość opróżniania żołądka:
- środki prokinetyczne, które przyspieszają przewód pokarmowy
- leki przeciwskurczowe, które spowalniają przewód pokarmowy
- opioidy, takie jak kodeina, Norco, Percocet i OxyContin
Powikłania zdrowotne, takie jak cukrzyca lub hipoglikemia, mogą wpływać na przydatność testu. Twoje hormony mogą również wpływać na wyniki testu, więc pozwól lekarzowi, jeśli jesteś w drugiej połowie cyklu miesiączkowego.
Alternatywy
Lekarz może również zastosować inne testy do zdiagnozowania gastroparezy, w tym:
- test oddechowy, w którym jesz posiłek przygotowany z określonego rodzaju węgla i co kilka godzin podajesz próbki oddechu, aby lekarz mógł przeanalizować jego zawartość
- SmartPill, połykana kapsułka elektroniczna, która podróżuje przez przewód pokarmowy i wysyła dane do odbiornika danych, który masz przy sobie podczas testu
- badanie ultrasonograficzne, które może umożliwić lekarzowi sprawdzenie układu pokarmowego i podjęcie decyzji, czy objawy inne niż gastropareza powodują objawy
- endoskopia górnego odcinka przewodu pokarmowego (GI), w której lekarz używa endoskopu do przełyku, żołądka i początku jelita cienkiego w celu wykrycia gastroparezy lub niedrożności
- górna seria GI, w której pijesz bar (który jest łatwy do wykrycia na zdjęciu rentgenowskim) i wykonujesz serię zdjęć rentgenowskich jelita cienkiego
Porozmawiaj z lekarzem na temat tych alternatyw, jeśli masz obawy dotyczące testu opróżniania żołądka.
Czego można się spodziewać po teście
Lekarz, który zamówił test, zwykle dzwoni w ciągu kilku dni z wynikami.
Lekarz może zalecić leki takie jak metoklopramid (Reglan), erytromycyna lub leki przeciwwymiotne w leczeniu gastroparezy i jej objawów. Mogą również sugerować elektrostymulację żołądka. W tej procedurze małe urządzenie zwane neurostymulatorem żołądka jest chirurgicznie wkładane do brzucha, aby stymulować mięśnie brzucha. Jest to zwykle zalecane tylko wtedy, gdy nie reagujesz na leki.
W rzadkich, poważnych przypadkach może być konieczna jejunostomia. W tej procedurze lekarz wprowadza rurkę do karmienia przez brzuch do jelita czczego, części jelita cienkiego. Ta procedura jest wykonywana tylko wtedy, gdy twoja gastropareza jest poważna i ma ogromny wpływ na jakość twojego życia.
W większości przypadków diagnozowanie i leczenie gastroparezy przed wystąpieniem jakichkolwiek poważnych objawów prowadzi do pozytywnego wyniku.

