Zespół Wolffa-Parkinsona-White'a
Zawartość
- Co to jest zespół Wolffa-Parkinsona-White'a (WPW)?
- Objawy zespołu WPW
- Co powoduje zespół WPW?
- Kto jest zagrożony zespołem WPW?
- Jak diagnozuje się zespół WPW?
- Elektrokardiogram (EKG)
- Testy elektrofizjologiczne
- Jak leczy się zespół WPW?
- Ablacja cewnika
- Leki
- Kardiowersja elektryczna
- Operacja
- Sztuczny rozrusznik serca
- Zmiany stylu życia
- Jakie są długoterminowe perspektywy dla osób z zespołem WPW?
Co to jest zespół Wolffa-Parkinsona-White'a (WPW)?
Zespół Wolffa-Parkinsona-White'a (WPW) to wada wrodzona, w której serce rozwija dodatkową lub „nieprawidłową” ścieżkę elektryczną. Może to prowadzić do szybkiego bicia serca, zwanego częstoskurczem. Leki mogą pomóc złagodzić objawy. Jednak zwykle stosuje się zabieg chirurgiczny zwany ablacją cewnika, aby zniszczyć dodatkową ścieżkę i przywrócić prawidłowy rytm serca.
Objawy zespołu WPW
Pierwszą oznaką zespołu WPW jest zwykle szybkie tętno.
Objawy zespołu WPW mogą wystąpić u niemowląt lub dorosłych. U niemowląt objawy mogą obejmować:
- silne zmęczenie lub letarg
- utrata apetytu
- duszność
- szybkie, widoczne pulsacje klatki piersiowej
U dzieci, młodzieży i dorosłych objawy mogą obejmować:
- palpitacje serca
- bijące serce
- zawroty głowy
- zawroty
- półomdlały
- duszność lub trudności w oddychaniu
- niepokój
- panika
- nagła śmierć (rzadko)
U niektórych osób objawy wcale się nie pojawiają lub pojawiają się tylko okresowo w krótkich odcinkach.
Co powoduje zespół WPW?
Lekarze nie są pewni, co powoduje zespół WPW. Dodatkowa ścieżka elektryczna w sercu jest obecna od urodzenia, więc prawdopodobnie jest spowodowana pewną nieprawidłowością występującą podczas rozwoju płodu. U niewielkiego odsetka osób z zespołem WPW stwierdzono mutację genu, która jest uważana za odpowiedzialną za zaburzenie.
W normalnym sercu bicie serca jest inicjowane przez węzeł zatokowy w prawej górnej części mięśnia sercowego. Tutaj zaczynają się impulsy elektryczne, które rozpoczynają każde uderzenie serca. Impulsy te trafiają następnie do przedsionków lub górnych komór serca, gdzie następuje inicjacja skurczu. Kolejny węzeł zwany węzłem przedsionkowo-komorowym lub węzłem AV, następnie wysyła impuls do dolnych komór serca zwanych komorami, w których występuje skurcz komorowy i krew jest wypompowywana z serca. Skurcz komorowy jest znacznie silniejszy niż skurcz przedsionkowy. Koordynacja tych zdarzeń jest niezbędna do utrzymania normalnego, regularnego bicia serca i rytmu.
Jednak w sercu dotkniętym zespołem WPW dodatkowa ścieżka elektryczna może zakłócać normalne bicie serca. Ta dodatkowa ścieżka tworzy skrót dla impulsów elektrycznych. W rezultacie impulsy te mogą aktywować bicie serca zbyt wcześnie lub w niewłaściwym czasie.
Nieleczona nienormalna akcja serca, arytmia lub tachykardia mogą powodować ciśnienie krwi, niewydolność serca, a nawet śmierć.
Kto jest zagrożony zespołem WPW?
Dzieci urodzone przez rodziców z zespołem WPW mogą być bardziej narażone na rozwój choroby. Dzieci z innymi wrodzonymi wadami serca mogą być bardziej narażone na ryzyko.
Jak diagnozuje się zespół WPW?
Ludzie doświadczający trzepotania lub przyspieszonego bicia serca zwykle mówią swoim lekarzom. To samo dotyczy osób doświadczających bólu w klatce piersiowej z trudnościami w oddychaniu. Jeśli jednak nie masz objawów, stan może pozostać niezauważony przez lata.
Jeśli masz przyspieszone bicie serca, lekarz prawdopodobnie przeprowadzi badanie fizykalne i przeprowadzi testy mierzące tętno w czasie, aby sprawdzić częstoskurcz i zdiagnozować zespół WPW. Te testy serca mogą obejmować:
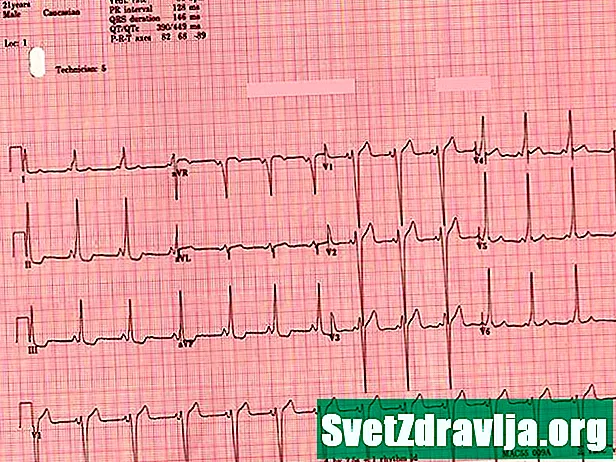
Elektrokardiogram (EKG)
Elektrokardiogram (EKG) wykorzystuje małe elektrody przymocowane do klatki piersiowej i ramion w celu rejestrowania sygnałów elektrycznych przepływających przez serce. Twój lekarz może sprawdzić te sygnały pod kątem oznak nieprawidłowej ścieżki elektrycznej. Możesz również wykonać ten test w domu za pomocą urządzenia przenośnego. Lekarz prawdopodobnie dostarczy Ci urządzenie EKG zwane monitorem Holtera lub rejestrator zdarzeń, który można nosić podczas wykonywania codziennych czynności. Te monitory mogą rejestrować rytm i tętno serca w ciągu dnia.
Testy elektrofizjologiczne
Podczas tego testu lekarz przeciąga cienki, elastyczny cewnik z elektrodami na końcu przez naczynia krwionośne i do różnych części serca, gdzie mogą mapować jego impulsy elektryczne.
Jak leczy się zespół WPW?
Jeśli zdiagnozowano zespół WPW, masz kilka opcji leczenia, w zależności od objawów. Jeśli zdiagnozowano u Ciebie zespół WPW, ale nie masz żadnych objawów, lekarz może zalecić, aby poczekać i kontynuować wizyty kontrolne. Jeśli masz objawy, leczenie może obejmować:
Ablacja cewnika
Najpopularniejsza metoda leczenia, ta procedura niszczy dodatkową ścieżkę elektryczną w twoim sercu.Twój lekarz wprowadza mały cewnik do tętnicy w pachwinie i wsuwa ją do serca. Gdy końcówka dotrze do twojego serca, elektrody są podgrzewane. Ta procedura zniszczy następnie obszar, który powoduje nieprawidłowe bicie serca za pomocą energii o częstotliwości radiowej.
Leki
Leki przeciwarytmiczne są dostępne w leczeniu nieprawidłowych rytmów serca. Należą do nich adenozyna i amiodaron.
Kardiowersja elektryczna
Jeśli leki nie działają, lekarz może zasugerować kardiowersję, która obejmuje wstrząs elektryczny serca. Może to przywrócić normalny rytm. Lekarz przeprowadzi znieczulenie w celu uśpienia, a następnie umieści łopatki lub plastry na klatce piersiowej w celu wykonania wstrząsu. Ta procedura jest zwykle zarezerwowana dla osób, u których objawy nie ustępują w wyniku innych zabiegów.
Operacja
Operację na otwartym sercu można również zastosować w leczeniu zespołu WPW, ale zwykle tylko wtedy, gdy potrzebujesz operacji w celu leczenia innej choroby serca.
Sztuczny rozrusznik serca
Jeśli po leczeniu nadal występują problemy z rytmem serca, lekarz może wszczepić sztuczny rozrusznik serca w celu regulacji rytmu serca.
Zmiany stylu życia
Dla osób z łagodnymi przypadkami zespołu WPW dostosowanie stylu życia może pomóc ograniczyć nieprawidłowe rytmy serca. Unikanie następujących czynności może pomóc w utrzymaniu normalnego bicia serca:
- kofeina
- tytoń
- alkohol
- pseudoefedryna, która jest lekiem obkurczającym nos
Twój lekarz może również zalecić tak zwane „manewry błędne”, które mogą pomóc spowolnić szybkie tętno. Należą do nich kaszel, osłabienie, jakbyś miał wypróżnienia, i umieszczenie okładu z lodu na twarzy.
Jakie są długoterminowe perspektywy dla osób z zespołem WPW?
Jeśli stosujesz leki w leczeniu zespołu WPW, mogą wystąpić niepożądane skutki uboczne i możesz nie chcieć kontynuować przyjmowania takich leków w dłuższej perspektywie. W takich przypadkach można zalecić inne metody leczenia, takie jak ablacja cewnika.
Ablacja cewnika skutecznie leczy zespół WPW w około 80 do 95 procentach przypadków. Sukces zależy od tego, ile masz alternatywnych ścieżek elektrycznych i gdzie są one w twoim sercu.
Jeśli twój stan nie zostanie wyleczony przez ablację cewnika, nadal masz inne możliwości leczenia, takie jak kardiowersja lub operacja na otwartym sercu. Każdy, kto cierpi na zaburzenie, będzie wymagał dalszego monitorowania, aby upewnić się, że ich serca funkcjonują normalnie.

