Wysypka heliotropowa i inne objawy zapalenia skórno-mięśniowego

Zawartość
- Obraz wysypki heliotropowej
- Co powoduje wysypkę heliotropową?
- Inne objawy zapalenia skórno-mięśniowego
- Kto jest zagrożony wysypką heliotropową i zapaleniem skórno-mięśniowym?
- Jak rozpoznaje się wysypkę heliotropową i zapalenie skórno-mięśniowe?
- Jak leczy się tę wysypkę?
- Perspektywy
- Czy można temu zapobiec?
Co to jest wysypka heliotropowa?
Wysypka heliotropowa jest spowodowana zapaleniem skórno-mięśniowym (DM), rzadką chorobą tkanki łącznej. Osoby z tą chorobą mają fioletową lub niebieskawo-fioletową wysypkę, która rozwija się na obszarach skóry. Mogą również odczuwać osłabienie mięśni, gorączkę i bóle stawów.
Wysypka może swędzieć lub powodować pieczenie. Zwykle pojawia się na narażonych na słońce obszarach skóry, w tym na:
- twarz (w tym powieki)
- szyja
- kostki
- łokcie
- Klatka piersiowa
- plecy
- kolana
- ramiona
- biodra
- paznokcie
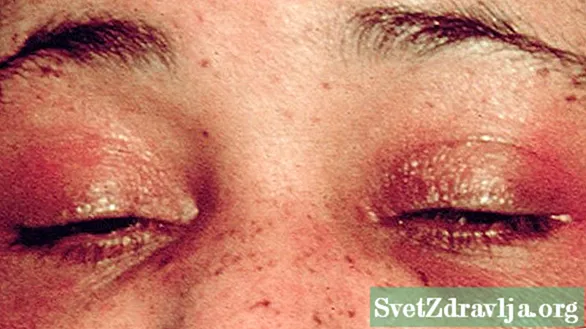
Często zdarza się, że osoba z tym schorzeniem ma fioletowe powieki. Fioletowy wzór na powiekach może przypominać heliotropeflower, który ma małe fioletowe płatki.
DM jest rzadkie. W Stanach Zjednoczonych naukowcy uważają, że na 1 milion dorosłych przypada do 10 przypadków. Podobnie jest około trzech przypadków na 1 milion dzieci. Kobiety są bardziej dotknięte chorobą niż mężczyźni, a Afroamerykanie są częściej dotknięci chorobą niż rasy kaukaskiej.
Obraz wysypki heliotropowej
Co powoduje wysypkę heliotropową?
Wysypka jest powikłaniem DM. To zaburzenie tkanki łącznej nie ma znanej przyczyny. Naukowcy próbują zrozumieć, kto może rozwinąć tę chorobę i co zwiększa ich ryzyko.
Możliwe przyczyny zapalenia skórno-mięśniowego obejmują:
- Historia rodzinna lub genetyczna: Jeśli ktoś z Twojej rodziny ma tę chorobę, ryzyko może być większe.
- Choroba autoimmunologiczna: Działający układ odpornościowy atakuje niezdrowe lub atakujące bakterie. Jednak u niektórych osób układ odpornościowy atakuje zdrowe komórki. Kiedy tak się dzieje, organizm reaguje, wywołując niewyjaśnione objawy.
- Podstawowy rak: Osoby z DM są bardziej narażone na zachorowanie na raka, więc naukowcy badają, czy geny raka odgrywają rolę w rozwoju choroby.
- Infekcja lub narażenie: Jest możliwe, że ekspozycja na toksynę lub wyzwalacz może odgrywać rolę w tym, kto rozwinie DM, a kto nie. Podobnie, wcześniejsza infekcja może również wpływać na ryzyko.
- Powikłanie leczenia: Efekty uboczne niektórych leków mogą prowadzić do rzadkich powikłań, takich jak DM.
Inne objawy zapalenia skórno-mięśniowego
Wysypka heliotropowa jest często pierwszym objawem DM, ale choroba może powodować inne objawy.
Obejmują one:
- poszarpane skórki, które odsłaniają naczynia krwionośne w łożysku paznokcia
- łuszcząca się skóra głowy, która może wyglądać jak łupież
- Rzednące włosy
- blada, cienka skóra, która może być zaczerwieniona i podrażniona
Z biegiem czasu DM może powodować osłabienie mięśni i brak kontroli nad mięśniami.
Rzadziej ludzie mogą doświadczać:
- objawy żołądkowo-jelitowe
- objawy serca
- objawy płucne
Kto jest zagrożony wysypką heliotropową i zapaleniem skórno-mięśniowym?
Obecnie naukowcy nie mają jasnego zrozumienia, jakie czynniki mogą wpływać na zaburzenie i wysypkę. Wysypka może rozwinąć się u osób dowolnej rasy, wieku i płci, a także u osób z cukrzycą.
Jednak DM występuje dwukrotnie częściej u kobiet, a średni wiek zachorowania wynosi od 50 do 70 lat. U dzieci DM zwykle rozwija się między 5 a 15 rokiem życia.
DM jest czynnikiem ryzyka dla innych schorzeń. Oznacza to, że posiadanie zaburzenia może zwiększyć twoje szanse na rozwój innych schorzeń.
Obejmują one:
- Rak: Posiadanie DM zwiększa ryzyko raka. Osoby z DM są bardziej narażone na raka niż ogólna populacja.
- Inne choroby tkanek: DM należy do grupy zaburzeń tkanki łącznej. Posiadanie jednego może zwiększyć ryzyko rozwoju innego.
- Zaburzenia płuc: Te zaburzenia mogą ostatecznie wpłynąć na płuca. Może wystąpić duszność lub kaszel. Według jednego z nich u 35 do 40 procent osób z tym zaburzeniem rozwija się śródmiąższowa choroba płuc.
Jak rozpoznaje się wysypkę heliotropową i zapalenie skórno-mięśniowe?
Jeśli wystąpi fioletowa wysypka lub inne nietypowe objawy, należy skonsultować się z lekarzem.
Jeśli lekarz podejrzewa, że wysypka jest wynikiem DM, może zastosować jeden lub więcej testów, aby dowiedzieć się, co powoduje Twoje problemy.
Te testy obejmują:
- Analiza krwi: Badania krwi mogą wykryć podwyższone poziomy enzymów lub przeciwciał, które mogą sygnalizować potencjalne problemy.
- Biopsja tkanki: Lekarz może pobrać próbkę mięśnia lub skóry dotkniętej wysypką, aby sprawdzić objawy choroby.
- Testy obrazowe: Zdjęcie rentgenowskie lub rezonans magnetyczny może pomóc lekarzowi w wizualizacji tego, co dzieje się w Twoim ciele. Może to wykluczyć niektóre możliwe przyczyny.
- Badania przesiewowe w kierunku raka: Osoby z tym zaburzeniem są bardziej narażone na raka. Twój lekarz może przeprowadzić badanie całego ciała i szerokie testy w celu wykrycia raka.
Jak leczy się tę wysypkę?
Jak w przypadku wielu schorzeń, kluczowa jest wczesna diagnoza. Jeśli wysypka skórna zostanie wcześnie zdiagnozowana, można rozpocząć leczenie. Wczesne leczenie zmniejsza ryzyko zaawansowanych objawów lub powikłań.
Leczenie wysypki heliotropowej obejmuje:
- Leki przeciwmalaryczne: Te leki mogą pomóc w przypadku wysypek związanych z DM.
- Krem do opalania: Ekspozycja na słońce może powodować podrażnienie wysypki. To może pogorszyć objawy. Filtry przeciwsłoneczne mogą chronić delikatną skórę.
- Doustne kortykosteroidy: Prednizon (Deltasone) jest najczęściej przepisywany na wysypkę heliotropową, ale inne są dostępne.
- Immunosupresanty i leki biologiczne: Leki takie jak metotreksat i mykofenolan mogą pomóc osobom z wysypką heliotropową i DM. Dzieje się tak, ponieważ leki te często działają, aby powstrzymać układ odpornościowy przed atakowaniem zdrowych komórek organizmu.
W miarę pogarszania się DM możesz odczuwać większe trudności z ruchem i siłą mięśni. Fizjoterapia może pomóc w odzyskaniu sił i ponownym nauczeniu się funkcji.
Perspektywy
U niektórych osób DM ustępuje całkowicie i wszystkie objawy również znikają. Jednak nie dotyczy to wszystkich.
Do końca życia mogą wystąpić objawy wysypki heliotropowej i powikłań po DM. Przystosowanie się do życia w tych warunkach jest łatwiejsze dzięki odpowiedniemu leczeniu i uważnemu monitorowaniu.
Objawy obu stanów mogą pojawiać się i znikać. Możesz mieć długie okresy, podczas których nie masz problemów ze skórą i odzyskujesz prawie normalne funkcjonowanie mięśni. Następnie możesz przejść przez okres, w którym objawy są znacznie gorsze lub bardziej dokuczliwe niż wcześniej.
Współpraca z lekarzem pomoże Ci przewidzieć przyszłe zmiany. Twój lekarz może również pomóc Ci nauczyć się dbać o swoje ciało i skórę w okresach braku aktywności. W ten sposób możesz mieć mniej objawów lub być lepiej przygotowanym do następnej aktywnej fazy.
Czy można temu zapobiec?
Naukowcy nie rozumieją, co powoduje, że u danej osoby pojawia się wysypka heliotropowa lub DM, więc kroki, które można zastosować, nie są jasne. Poinformuj lekarza, czy u członka rodziny zdiagnozowano DM lub inne zaburzenie tkanki łącznej. Umożliwi to Wam obu obserwowanie wczesnych oznak lub objawów, dzięki czemu będziecie mogli od razu rozpocząć leczenie, jeśli zajdzie taka potrzeba.